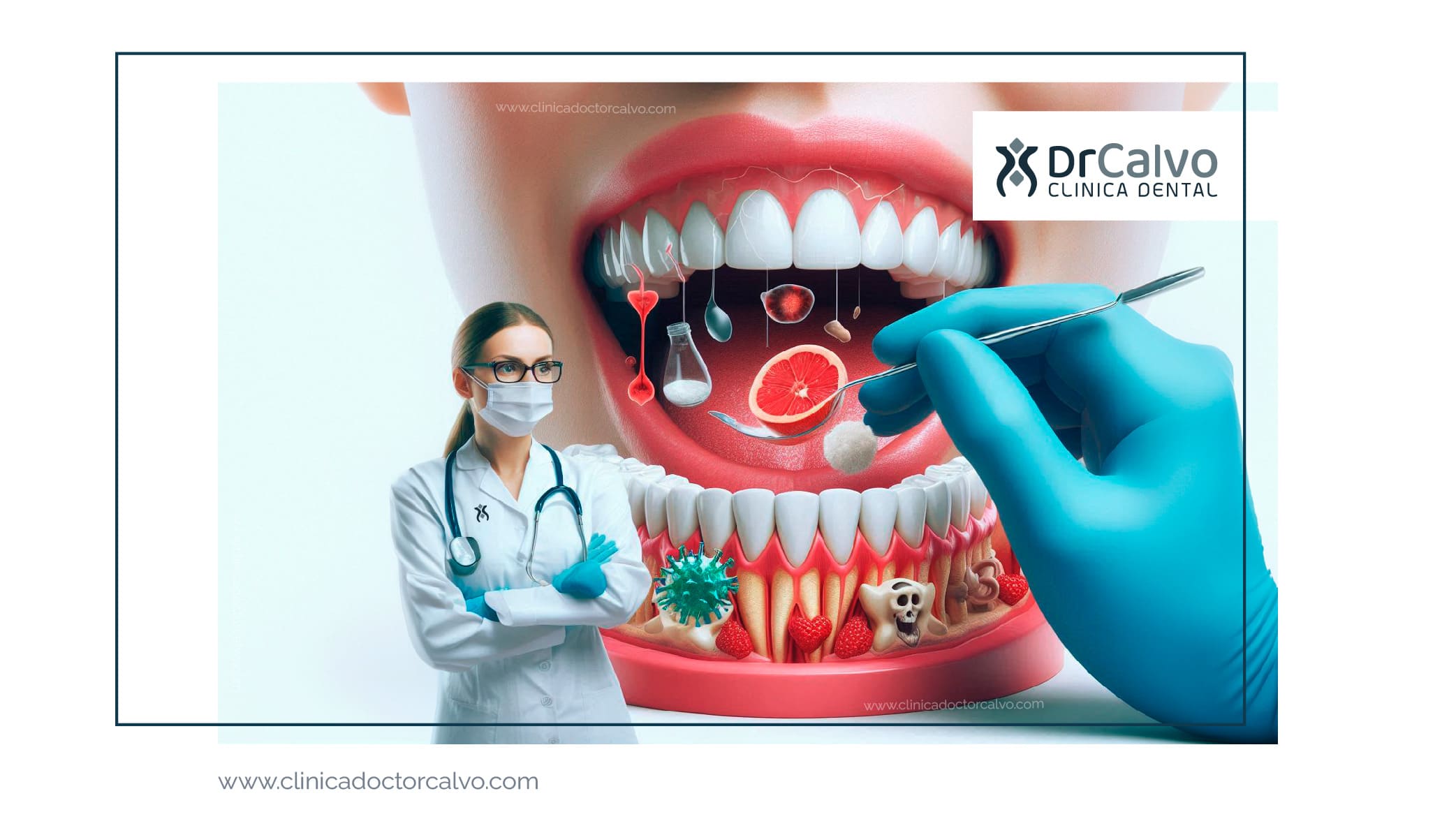
La periimplantitis o pérdida de los tejidos de sujeción de los implantes puede darse por varias causas que veremos más adelante.
La implantología dental ha revolucionado la odontología moderna, permitiendo recuperar a millones de personas la funcionalidad y estética de su sonrisa. Sin embargo, como cualquier procedimiento médico, los implantes dentales no están exentos de complicaciones.
Una de las más preocupantes es la periimplantitis o enfermedad periodontal de los implantes, una enfermedad inflamatoria que afecta los tejidos que rodean un implante, como hemos dicho, pudiendo provocar la pérdida de estos así como dolor en ellos.
 ¿Periimplantitis: qué es?
¿Periimplantitis: qué es?
La periimplantitis es una enfermedad inflamatoria crónica que afecta los tejidos blandos y duros alrededor de los implantes dentales. Se caracteriza por la inflamación de la encía y la pérdida progresiva del hueso que sostiene el implante. Si no se trata a tiempo, puede llevar al fracaso del implante y a la necesidad de retirarlo.
 Fases
Fases
La periimplantitis presenta dos fases diferenciadas:
- Mucositis periimplantaria: se trata de la primera fase de la enfermedad. En ella, los tejidos blandos y las mucosas que rodean al implante se inflaman; aunque el hueso no se ve afectado. La mucositis es reversible con una buena higiene y el tratamiento periodontal oportuno.
- Periimplantitis propiamente dicha: en este caso, la inflamación alcanza al hueso de soporte del implante, provocando la pérdida de esta estructura ósea y la consecuente pérdida de encía y, por consiguiente, el riesgo de que la fijación del implante al hueso se vea afectada. La periimplantitis conlleva una pérdida ósea y de encía irreversible, sin tratamiento quirúrgico.
Quizás también te interese leer: El flemón: causas, síntomas y tratamiento
 Causas y factores de riesgo
Causas y factores de riesgo
La periimplantitis puede tener múltiples causas, pero en la mayoría de los casos está relacionada con una mala higiene que conlleva a la acumulación de placa bacteriana alrededor del implante. Esta acumulación genera una respuesta inflamatoria que, con el tiempo, destruye el hueso de soporte.
Entre los principales factores de riesgo se incluyen:
- Higiene oral deficiente: La falta de una adecuada limpieza facilita la acumulación de bacterias.
- Enfermedades periodontales previas: Pacientes con antecedentes de periodontitis tienen un mayor riesgo de desarrollar periimplantitis.
- Tabaquismo: El consumo de tabaco reduce el flujo sanguíneo y la capacidad de cicatrización, aumentando el riesgo de infección.
- Diabetes no controlada: Niveles elevados de glucosa pueden afectar la respuesta inmunitaria y la salud periodontal.
- Colocación inadecuada del implante: Implantes mal posicionados pueden generar dificultades de higiene y sobrecarga oclusal, es decir al masticar.
- Prótesis mal adaptadas: Restauraciones protésicas defectuosas pueden dificultar la limpieza y aumentar la acumulación de bacterias.
- Sobrecarga protésica: En aquellos pacientes que no se repongan todas las piezas en su totalidad, las restantes reciben por tanto más carga masticatoria, y esto afecta al daño del hueso alrededor de implantes ( y dientes), produciendo así una pérdida más rápida del hueso alrededor de ellos, produciendo el fallo de la integración de los implantes. También puede llegarse a esto con técnicas en las que se colocan menos implantes de los necesarios , resultando también en sobrecarga.
 Síntomas de la periimplantitis
Síntomas de la periimplantitis
La periimplantitis puede desarrollarse de manera silenciosa en sus etapas iniciales, pero algunos síntomas pueden alertar sobre su presencia:
- Encías enrojecidas, inflamadas y sangrantes alrededor del implante.
- Supuración o presencia de pus.
- Dolor o sensibilidad en el área del implante.
- Movilidad del implante en casos avanzados.
- Pérdida ósea visible en radiografías.
- Dolor al cepillado del cuello de la corona del implante.
Ante la presencia de estos síntomas, es fundamental acudir a la clínica dental lo antes posible para evitar el avance de la enfermedad.
 Diagnóstico y tratamiento
Diagnóstico y tratamiento
El diagnóstico de la periimplantitis se basa en la evaluación clínica y radiográfica del implante. En clínica Dr. Calvo, tu clínica dental en Sevilla, revisamos el estado de los tejidos blandos, la presencia de inflamación y la profundidad de sondaje alrededor del implante. Además, las radiografías ayudan a determinar la cantidad de hueso perdido.
El tratamiento de la periimplantitis varía según la severidad del caso, pero puede incluir:
- Control de placa bacteriana: Instrucciones al paciente en técnicas de higiene adecuadas.
- Limpieza profesional: Descontaminación mecánica y química de la superficie del implante.
- Antibióticos y antisépticos: Uso de colutorios con clorhexidina y en algunos casos antibióticos sistémicos.
- Cirugía regenerativa: En casos avanzados, se pueden emplear injertos óseos y membranas para intentar regenerar el hueso perdido.
- Extracción del implante: Si la periimplantitis ha destruido gran parte del soporte óseo y el implante es inviable, la única opción es su sustitución.
 Prevención: La mejor estrategia
Prevención: La mejor estrategia
Prevenir la periimplantitis es clave para garantizar el éxito a largo plazo de los implantes dentales. Algunas recomendaciones incluyen:
- Asegurar una correcta planificación y colocación de los implantes por parte de un especialista.
- Mantener una higiene bucal rigurosa con irrigador bucal, cepillos interproximales o seda dental especial para implantes.
- Realizar visitas periódicas al odontólogo para control de los implantes con radiografías y limpiezas profesionales.
- Evitar el tabaquismo y llevar un estilo de vida saludable.
- Controlar enfermedades sistémicas como la diabetes.
Quizás también te interese leer: Implantes de carga inmediata: beneficios
 Resumen
Resumen
La periimplantitis es una afección seria que puede comprometer la salud y estabilidad de los implantes dentales. Sin embargo, con una buena prevención, diagnóstico temprano y tratamiento adecuado, es posible mantener los implantes en óptimas condiciones a lo largo del tiempo. La clave está en la educación del paciente y el seguimiento profesional continuo, asegurando así una sonrisa sana y funcional por muchos años.
Si tienes alguna duda sobre éste u otro tema, contacta con nosotros. En clínica Dr. Calvo, tu clínica dental en Sevilla, te ofrecemos un equipo de profesionales con amplísima experiencia y una tecnología de vanguardia. Te atenderemos como mereces y te facilitaremos información detallada de todo el proceso.
¡No sufras innecesariamente, te ayudamos!
¿Sufres de problemas dentales?